EUSWeb教本|コンベックス型超音波内視鏡(EUS)トレーニング法 ・描出のコツ
目次
目次
造影EUSについて
通常のEUSに超音波造影剤を加えることで腫瘍が、造影され、癌か、非癌か、あるいは腫瘍の種類などがわかるため、非常に診断の助けになる手技です。
さらに、造影CTやMRIで使用される造影剤と比べて副作用もほとんどありませんし、小さなマイクロバブルが輝きながら動く様子は美しく、多くの超音波内視鏡医を魅了しています。
日本で現在使用できる超音波造影剤はソナゾイドという直径約3μmのマイクロバブルです。正確には、ペルフルブタン(C4F10,PFB)ガスを水素添加卵黄ホスファチジルセリンナトリウムで安定化したものです。これを静脈内に投与し、超音波で共振または崩壊させ、発生した二次性高調波を画像化したのが造影EUSです。
ざっくりいいますと、造影剤に音波をあててバブルを振るわせて、でてくるエネルギーを画像にしたものが造影EUSです。
造影EUSの目的は、大きく分けて存在診断(identification)と鑑別診断(characterization)の2つになります。
造影EUSにおける存在診断 identification
1つ目の役割は存在診断です。周囲とコントラストをつけたり、血流を視覚化することでそこに腫瘍があるということを明確にします。
①粘液塊とIPMN
IPMNの悪性度評価には結節の高さが重要であるという事がガイドラインでも述べられております 。
しかし、IPMNは内部に粘液の塊を伴っている事が多く、造影をしない場合は腫瘍の結節との鑑別が困難となる事があります。IPMNの中の構造物(腫瘍結節または粘液塊)に血流が確認されることで確実に腫瘍結節ということが言えますし、粘液がくっついている場合は正確に結節高を評価することでできます。
この結節高が5mmをこえてくると悪性IPMNを考える必要があります。
さらに面白い報告があります。IPMNの腫瘍結節の血流の量(hyper or not)の評価をTIC解析(後述)で行うと癌かどうかがわかるという報告です。癌であれば異型血管が発達して血流が豊富になりhyper vascularになり、IPMAとIPMCの鑑別ができるようです。普通膵癌はhypo vascularですから、面白いですね。
②転移性肝腫瘍
肝臓にはクッパー細胞が存在し、ソナゾイドは投与されるとクッパー細胞に取り込まれます。取り込まれた後もソナゾイドは、ある程度形態が保たれているため正常肝では造影効果が維持されます。(松村ら,超音波検査用造影剤ペルフルブタン(ソナゾイド®注射用)の基礎および臨床試験成績)
転移性肝腫瘍部にはクッパー細胞が腫瘍の部位ではなくなるため肝転移は造影欠損像として観察されます。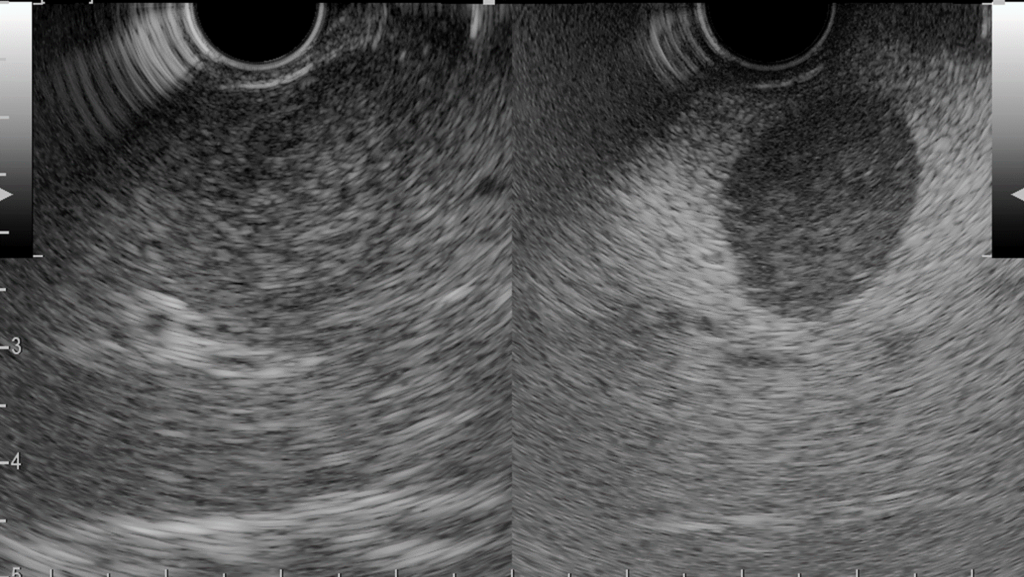
これだけ見えていればEUS-FNAも容易ですね。造影下穿刺の報告も最近出てきています。ちんたらしているとマイクロバブルが潰れてしまうためさっと刺してしまうのが穿刺のコツです。また、カラーやパワードプラは、介在血管を確認するために使いたくなりますが、使ってしまうと一気にバブルが潰れてしまうので使用してはいけません。
↓小さな肝転移を挿してみました。
③壊死物質貯留、腹腔内膿瘍やWON(被包化壊死)
CTでわかるからWONなどには造影は不要と思われる方もいらっしゃると思いますが、長期間熟成されたWONは、正確な穿刺ラインになかなか自信が出ない時があります。今自分が穿刺する部位が本当に実質ではなく壊死物質なのか?これは、造影することで非常に明確になります。パワードプラでも血流をみることはできるのですが、ドプラでは血流があるものを強調することはできるのですが、ある程度エコー輝度があるものを消すことができません。超音波造影剤を用いる事で血流があるものとないもののコントラストが明確にする事ができます。
(動画そのうち付けます)
術後膵液漏などの症例で限局した領域にたまった壊死物質などはリンパ節などと時に鑑別する必要があり造影が有用なこともあります。
造影EUSによる鑑別診断 characterization
さて、2つ目の造影EUSの役割は鑑別診断です。腫瘍ごとの造影パターンをお示しします。
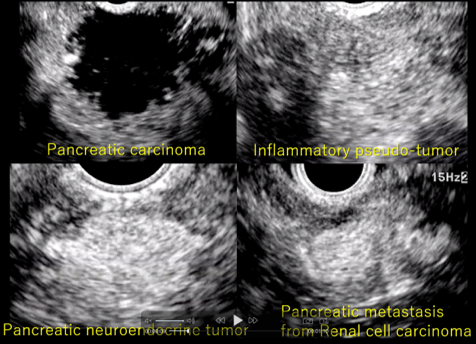
①膵癌と炎症性腫瘤と内分泌腫瘍
周囲の膵実質と比べてどうかというのが基本的な鑑別方法です。膵癌はhypo-enhance ment pattern(周囲より黒くなる)ですし、炎症性腫瘤はiso-enhancement(周囲と同等)、そして膵神経内分泌腫瘍は、hyper-enhancement patternが多いです(厳密にはgradeや悪性度により異なります)。腎細胞癌の膵転移は凄くhyper-enhancementになります。
以下の膵以外の腫瘍やリンパ節は、血流の多い少ないはなんとなくわかるものの、周囲に比較可能な臓器がないため周りと比べてhypoか、hyperかは言いにくいです。客観性も落ちてしまいます。もちろん、isoという言葉は使えません。よって、主な評価方法は均一か、不均一かということになります。口径不同を伴うようなirregular vesselも評価します。
②リンパ節反応性腫大と転移の鑑別
これは均一に染まれば良性、不均一ならば悪性とする報告があります。
③胆嚢癌と良性のポリープ
しっかり癌になると不均一になり、irregular vesselがでてきます。
④GISTと平滑筋腫
血流の量で判断します。そして、irregular vesselの有無が鑑別のポイントになります。平滑筋腫は血流が少ないです。すっとソナゾイド が無くなってしまう感じですね。逆にGISTはすごく血流が豊富で悪性度が高くなるにつれ、irregular vesselが出てきます。
造影EUSの実際とセッティング
最も重要な設定はMI値(音圧:acoustic power)です。高すぎるとバブルが潰れます。低すぎるとバブルが検出できず暗い画像になります。0.25-0.3に設定するのがソナゾイド では一般的です。F75ではME2の場合は初期設定は0.15なっているので、増量する必要があります。マニュアルでもセッティングできますがHI-MIボタンがあり、それを押すと0.35にMI値が変わります。
次にソナゾイド の投与量ですが、0.015ml/kgくらいの投与量が一般的で、60キロならば0.9mlの使用となりますが、0.7mlくらいでもそんなに変わらないです。1本につき最大で2ml使用できるので、お好みで使用してください。
また、周波数はME2ならばそのままで良いです。F75の造影初期設定はおそらくpenetrateになっていますが、HI resolutionにするとバブルが細かく美しくなります。深部病変はpenetrateのままで良いでしょう。penetrate modeはバブルの検出力が大きくなり、バブルの粒が大きくなります。
また、もう一点細かいセッティングですがF75の機能であるAI(Auto image processing)はオフにしましょう。これをオンにすると粒と粒が繋がってファジーな画像になります。ME2では強調ボタンにあたります。膵臓の輪郭を繋げて画面で追いやすくするモードですが膵実質の細かい模様を消してしまうという問題点があります。造影でも細かいバブルがくっついてのっぺりした画像になります。
もし上記がよくわからない、あるいは調整しても造影モードでなんとなく画像が汚いと思われた場合は、同一機種を使用しているハイボリュームセンターや研究会や学会できれいな症例提示をしている施設を業者に確認してください。そして、「○○の施設と同じセッティングにしてください!」と、アロカやオリンパスの担当者様に頼むのが早いです。
time intensity curveによる血流評価 (TIC解析)
今まで説明した内容は血流の多い少ないということを人間の目で評価したものばかりでした。これらの方法は主観的であり、術者の経験に左右されるという問題があります。
客観的に評価する方法として代表的なものが、TIC解析(Time intensity curve analysis)という評価方法です。これは、腫瘍部や非腫瘍部に関心領域(ROI)を設定しその部分の血流信号を数値化してグラフにしたものです。人間の目ではhyperである2つの腫瘍の比較や、hypoである2つの腫瘍の比較などはなかなか難しいですが、数値化すればはっきり分かりますね。ME2、F75、アルファ10ではこの機能が搭載されています。
まとめ
造影EUSは胆膵領域において非常に有効です。
シンプルに言うと、バブルが均一なら良性、不均一なら悪性。血流が低いものは基本的には悪性が多いです(平滑筋種以外)。
なぜhypoが悪いのかということについては、浸潤癌になるとdesmoplastic reaction(間質線維化反応)を起こします。すると線維化が起きてhypoになるという機序が考えられます。
残念ながら非常に有用な手技であるにもかかわらず、日本では胆膵疾患において保険適応でないため多くの施設では使用が困難な状況です。(乳癌と肝癌には保険適応があります。)
個人的な意見ですが、IPMNに関しては特に、今までより多くの患者さんを良性と癌の鑑別が可能となり、世の中に貢献できる可能性があると思います。なんとか保険を通したいですね。